大腸カメラ
正常・炎症性(非腫瘍)病変
-
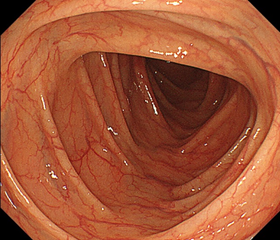 正常・横行結腸
正常・横行結腸
大腸は粘膜が薄いため、このように糸のような血管が透けて見える(血管透見像あり)のが正常です。
-
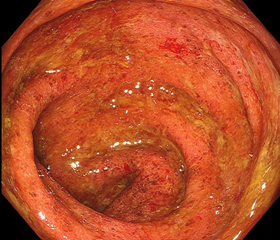 潰瘍性大腸炎陥(活動期)
潰瘍性大腸炎陥(活動期)
この疾患は炎症性腸疾患(繰り返す、原因不明の腸炎)の代表格です。粘膜が赤く腫れて、血管透見像は消失し、全体に出血・膿汁(うみ)付着が見られます。この状態だと、腹痛・ゲリ・血便・発熱が出現します。
-
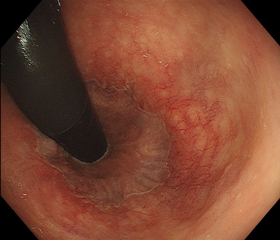 正常・肛門(反転観察)
正常・肛門(反転観察)
肛門に入ってすぐのところで、カメラを反転(Uターン)させて、肛門部分を内側から観察しています。
-
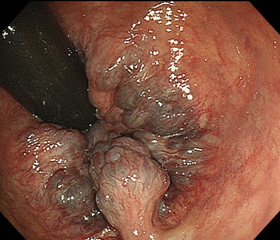 内痔核
内痔核
外側からは見えない、いわゆる内側の「痔」です。その本態は血液がうっ滞した、血管のコブ(静脈瘤)です。出血したり、排便時に痛みが出ると、治療が必要になります。
腫瘍:大腸ポリープ
大腸腺腫(良性腫瘍)
-
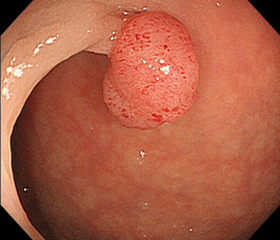 「くびれ」のあるポリープ(6mm大)
「くびれ」のあるポリープ(6mm大)
これくらいの大きさであれば、くびれがあると治療(切除)はしやすく、切った後のキズも小さくて済みます。大きいものになると、このくびれの部分に太い血管があり、切除時に出血することがあるため、注意が必要です。
-
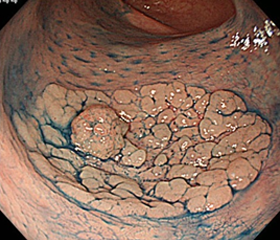 大きめの平坦型ポリープ(28mm大)
大きめの平坦型ポリープ(28mm大)
このように、基部(ポリープと粘膜の接地面積)が広い場合、治療の難易度は上がります。後述するEMR(粘膜切除)ではなく、ESD(粘膜下層剥離:電気メスで上の第3層を削ぎ、第1~2層のみを剥ぎ取る治療)が必要になることも多いです。
早期大腸癌
5層に分けられる大腸粘膜のうち、ガン(最表層から発生)の深さが、表層~第3層までにとどまるものを早期大腸癌といいます。
-
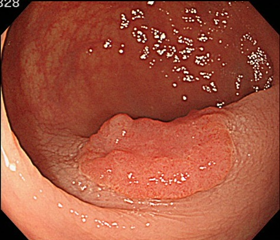 中央が陥凹した早期ガン
中央が陥凹した早期ガン
(15mm大)
早期ガンの中には、内視鏡で切除可能なものも含まれますが、この病変のように第3層の深部までガンが入っていると、手術が必要になります。内視鏡で治療できるのは第3層の浅いところまでです。
-
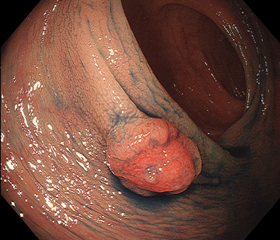 中央が隆起した早期ガン
中央が隆起した早期ガン
(12mm大)
さほど大きくはありませんが、中央部の赤みが強く、盛り上がっています。「2段隆起」という所見で、一見して深く入っているとわかる所見です。このように内視鏡画像から、大まかにガンの深さを推測し、内視鏡で治療できるかどうかを判断します。
進行大腸癌
大腸粘膜の第4層より深く入ったガンを進行大腸癌といいます。
-
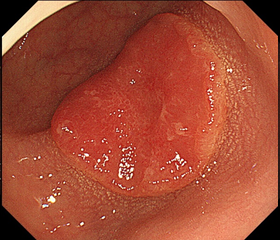 中央が陥凹した深い進行ガン
中央が陥凹した深い進行ガン
(25mm大)
こちらは平べったい病変ですが、よく見ると周囲にヒダを引いており(画像の左側)、これもガンが深く入っている所見です。この症例はいろいろな事情のため、すぐに手術ができず、数ヶ月後に大腸カメラで再検査しました。その画像が右の写真になります。
-
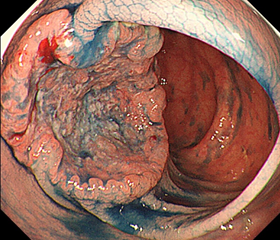 同病変の数か月後
同病変の数か月後
(色素散布後)
数ヶ月後には、病変の中央が深い潰瘍となり、周囲のヒダ集中もさらに強くなっています。手術後の病理検査(顕微鏡で確認)で、第4層まで入っていました。
-
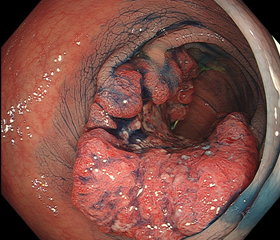 中央が潰瘍化した進行ガン
中央が潰瘍化した進行ガン
(35mm大)
大腸ガンは進行ガンになると、このように中央部に大きな潰瘍をつくりやすく、この潰瘍から出血したり、破れて穴があいたりすることもあります。このガンは粘膜の第5層(最外側)まで達していました。
-
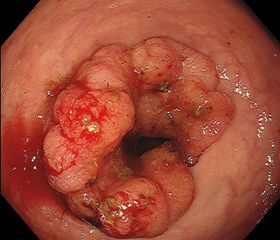 進行ガンでつまりかけた大腸
進行ガンでつまりかけた大腸
(30mm大)
ガンが大腸内腔の大部分を占め、もう少しで完全に詰まりそうです。そうなると、癌性腸閉塞(イレウス)となり、放っておくと、大腸が破れて腹膜炎から死を招くため、すぐに緊急手術になります。 大腸癌の緊急手術は、「つまる」・「やぶれる」・「血が止まらない」の場合が多いです。
大腸ポリープ切除(日帰り手術)
正式には内視鏡的粘膜切除術(大腸EMR)といいます。 実際の治療画像で、その手順を説明します。
-
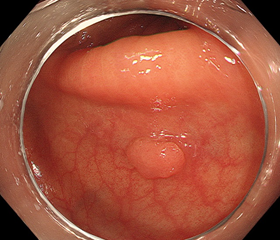 ①治療前
①治療前
径5mmほどの大腸ポリープ(良性腫瘍:腺腫)です。
-
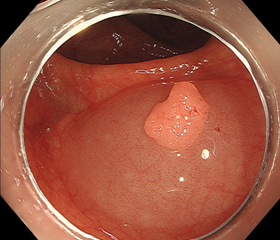 ②局注後
②局注後
まず、局注といって、ポリープの真下に、水を注入し、その部分をポリープごともり上げます。こうすることで、薄い大腸粘膜に厚みを持たせ、切除時に穴があくのを予防します。
-
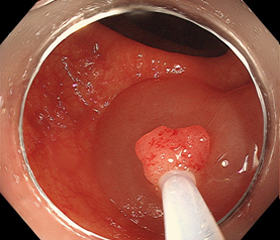 ③スネアリング後
③スネアリング後
次に、ポリープを中心に、スネアという細い金属の輪っかをかけて、締め上げていきます。これをスネアリングといいます。この時、ポリープの取り残しがないよう、周りの正常部分を少しだけ巻き込むようにします。
-
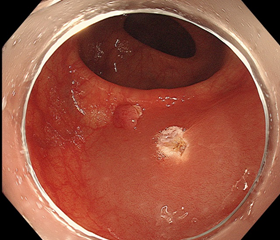 ④通電・切除後
④通電・切除後
ある程度締めたところで、通電して、焼切ります。通電せずにそのまま切る方法もあります。(※大腸粘膜には痛覚はないため、通常、切除時に痛みはありません。)
-
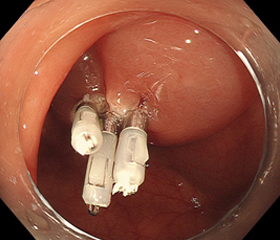 ⑤クリッピング後
⑤クリッピング後
切った部分にはキズ(粘膜欠損部)ができるため、それをクリップというホッチキスのようなもので、縫縮して、終了です。クリップは使用しない場合もあります。(※クリップはキズが治る過程で自然に脱落し、便と一緒に体外へ出ていきます。)
※胃・大腸ガンの治療については、こちらもご参照下さい。
⇒ 胃ガン・大腸ガンの治療(1)~(3)





















